Patientenfall Diabetischer Fußulkus – Der Weg zur erfolgreichen Behandlung
30. Jun, 2023Case Report aus den USA von Windy Cole
Doctor of Podiatric Medicine (DPM) and Certified Wound Specialist Physician® (CWSP)
29,1 Millionen Amerikaner sind an Diabetes erkrankt, und diese Zahl steigt weiter an. Bei Diabetikern liegt die Inzidenz von Fußgeschwüren im Laufe ihres Lebens bei 25 %, wobei die Rezidivquote nach fünf Jahren bei 28-51 % liegt.1 Diabetes mellitus ist eine Stoffwechselerkrankung, die durch einen gestörten Glukosestoffwechsel gekennzeichnet ist und zu einem überdurchschnittlich hohen Glukosespiegel im Körper führt. Ursachen dafür können sein, dass die Zellen entweder kein Insulin produzieren, nicht auf Insulin ansprechen oder beides zusammen.
Ein hoher Blutzuckerspiegel wird mit einer Schädigung der Nervenzellen in Verbindung gebracht, die zu einer reduzierten Fähigkeit der Nervenfasern führt, adäquate Signale zu übertragen.2 Der Mangel an gut funktionierenden Nervenfasern kann bei diesen Patienten zu einem Taubheitsgefühl an den Füßen führen, was als sensorische Neuropathie bezeichnet wird. Eine Schädigung der Nervenfasern kann auch zu einer autonomen Neuropathie führen. Sie beeinträchtigt die Fähigkeit des Körpers, unwillkürliche Funktionen wie Schwitzen und Blutfluss – insbesondere in den unteren Extremitäten – zu regulieren.
Ein hoher Blutzuckerspiegel kann schließlich zu einer Schwächung der Wände der kleinen Blutgefäße führen. Dadurch wird deren Fähigkeit beeinträchtigt, wichtige Bestandteile wie Sauerstoff und Nährstoffe in distales Gewebe zu transportieren. Wenn sich ein diabetisches Fußgeschwür entwickelt, liegen meistens mehrere Ursachen vor.3-5
Die überwiegende Mehrheit der diabetischen Fußulzera lässt sich auf das ungünstige Zusammentreffen von peripherer Neuropathie, vaskulärer Beeinträchtigung und erhöhtem Druck auf die Fußsohle aufgrund struktureller Deformitäten zurückführen. Wundinfektionen sind in der Regel nicht die Ursache für diabetische Fußgeschwüre, treten aber häufig auf. Das liegt daran, dass die Wunden typischerweise Bereiche mit Nekrosen und erhöhter Biobelastung enthalten, und – aufgrund des immungeschwächten Zustands des Patienten – anfällig für bakterielle Kontaminationen sind. 3-5
In den USA treten chronische, nicht heilende Fußgeschwüre bei etwa 15 % der Patienten mit Diabetes auf.1 Bei der derzeitigen Behandlung von nicht heilenden diabetischen Fußgeschwüren ist bei einer beträchtlichen Anzahl von Patienten eine Amputation erforderlich. Die Kosten für die Behandlung diabetischer Fuß- und Beingeschwüre werden in den USA auf 9 bis 13 Milliarden US-Dollar geschätzt.1
Die DFU-Leitlinien von 2023 der IWGDF (International Working Group on the Diabetic Foot) empfehlen die Verwendung eines TCC (Total Contact Cast) oder einer abschließbaren, kniehohen Orthese. In den USA wurden TCCs in den Kliniken anfangs nur langsam angenommen, denn es wurde befürchtet, dass die Kits teuer, unpraktikabel und zeitaufwendig sind und Komplikationen verursachen. Auch die Patienten sind oft kritisch eingestellt gegenüber TCCs, weil sie fürchten, in der Beweglichkeit und in der Lebensqualität eingeschränkt zu werden.
In Studien wurde festgestellt, dass abnehmbare Orthesen den Plantardruck vergleichbar mit TCC reduzieren. Allerdings verzögert sich die Wundheilung aufgrund mangelnder Compliance, weil die Orthese jederzeit abgenommen werden kann.
Im Folgenden wird eine Fallstudie vorgestellt, in der ein strigentes Wundmanagement – inklusive Verwendung einer verschließbaren Orthese – zur erfolgreichen Behandlung eines Fußulkus im Wagner-Stadium 3 eingesetzt wurde.

Der Patient: Vorstellung und Erstbehandlung
Ein 78-jähriger männlicher Patient mit Typ-2-Diabetes stellte sich mit einer tiefen Tunnelwunde (DFU Wagner 3) an der posterioren, plantaren rechten Ferse vor.
Das Zentrum der Wunde reichte bis zum Knochen, die Wunde wies eine große Menge an devitalisiertem Gewebe und einen starken Geruch auf.
=> Der Patient wurde in den Operationssaal gebracht, wo ein aggressives Debridement mit Spülung durchgeführt wurde.

Therapie: Die ersten vier Wochen
Die MRT zeigte, dass der Fersenbeinknochen intakt war, allerdings lag ein leichtes Periost-Ödem vor, das auf eine frühe Osteomyelitis hindeutete.
=> Der Patient wurde einer Unterdruck-Wundtherapie mit Instillation (NPWTi Negative Pressure Wound Therapy with Instillation) unterzogen.
=> Außerdem wurde er für 6 Wochen mit Vancomycin i.v. behandelt.
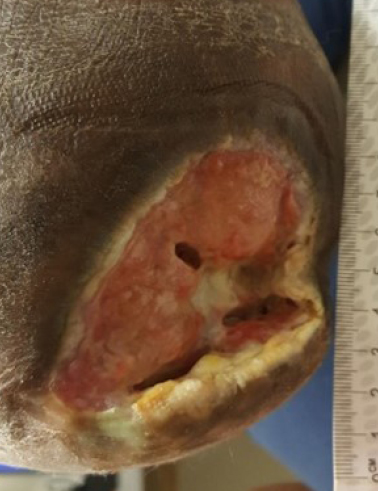
Therapie: Woche 5 bis 14
Nach 4 Wochen NPWTi hatte sich der zentrale und tiefste Bereich der Wunde gut mit Granulationsgewebe gefüllt.
Es gab keinerlei Wundgeruch mehr, es konnte nur ein minimales seröses Exsudat und keine aktive Infektion festgestellt werden.
=> Zu diesem Zeitpunkt wurde die NPWTi abgesetzt und die Wunde mit Silberverband versorgt, um Geruch, Biobelastung und Mazeration zu kontrollieren.
=> Zur Druckentlastung wurde dem Patienten eine nicht abnehmbare Orthese angelegt.
=> Der Patient kam wöchentlich zu einem Wundversorgungstermin, wo die Wunde beurteilt und vermessen, und einem regelmäßigen Debridement unterzogen wurde.
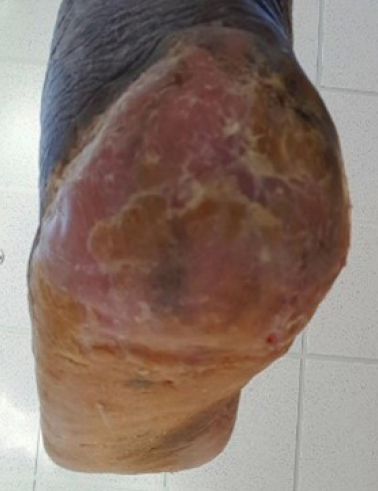
Nach 14 Wochen
Die Wunde des Patienten war nach 14 Wochen vollständig abgeheilt.
Quellenangaben
-
Singh N, Armstrong DG, Lipsky BA. Preventing foot ulcers in patients with diabetes. JAMA, 2005 Jan12;293(2):217-28.
-
Yosuf MK, Mahadi SI, Mahmoud SM, Widatalla AH, Ahmed ME. Diabetic neuropathic forefoot and heel ulcers: management, clinical presentation and outcomes. J Wound Care. 2015 Sep: 24(9):420-5.
-
Brem H, Sheehan P, Rosenberg HJ, Schneider JS, Boulton AJ. Evidence-based protocol for diabetic foot ulcers. Plast Reconstr Surg 2006; Jun: 117 (7Suppl):193S-209S.
-
Lavery, LA, Armstrong DG, Wunderlich RP, Mohler MJ, Wendel CS, Lipsky BA. Risk factors for foot infections in individuals with diabetes. Diabetes Care 2006; 29:1288-93.
-
Kim BS, Choi WJ, Baek MK, Kim YS, Lee JW. Limb salvage in severe diabetic foot infection. Foot Ankle Int 2011 Jan; 32(1):31-7.
Copyright aller Abbildungen: Windy Cole
Vorschaubild: kirov1976/Shutterstock